切除乳腺是对还是错?谈谈基因检测与遗传性肿瘤的预防
2024-08-28 09:34:54医学遗传与产前诊断科
2013年一则新闻轰动全球:好莱坞著名影星安吉莉拉.朱莉为了防止自己患上乳腺癌,主动选择切除了双侧乳腺。要知道那个时候的她是全球最性感女士之一,却为了还没有发生的事情做了这样的选择,当时人们的反应大多是惋惜、惊讶,还有很多个问号。
很快人们理解了朱莉的这个举动,这并不是她一时的冲动,而是经过深思熟虑以后,做出的艰难决定。原来,朱莉的外祖母和姨母都因乳腺癌逝世,母亲因卵巢癌逝世,这么多亲人罹患癌症逝世,所以朱莉做了基因检测,发现罪魁祸首是BRCA1这个乳腺癌易感基因。不幸的是,朱莉也是这个基因的携带者,近80%的BRCA1突变携带者在更年期前被诊断出乳腺癌[1]朱莉的亲人皆因这个基因夺去了生命。因此,在2013年朱莉选择切除双侧乳腺,2015年切除了自己的卵巢和输卵管。
降低风险的乳房切除术(RRM)和输卵管卵巢切除术(RRSO)对BRCA致病变异携带者有一定的保护作用,可以降低患乳腺癌和卵巢癌的风险[2, 3]。RRM可将乳腺癌风险降低90%[4],RRSO可将卵巢癌和输卵管癌的相对风险降低80%[5, 6]。一项前瞻性多中心队列研究显示:BRCA致病变异携带女性,接受RRM组未发现乳腺癌,没有RRM组乳腺癌诊断率7%。接受RRSO的女性,卵巢癌诊断率1.1%,乳腺癌诊断率11.4%,死亡率3%;未接受RRSO的妇女,卵巢癌诊断率5.8%,乳腺癌诊断率19.2%,总体死亡率为10%[7]。
安吉莉拉.朱莉的举动让大多数民众第一次认识了乳腺癌易感基因,并且知道了它有那么高的罹患乳腺癌和卵巢癌的风险。这也是第一次,让大多数民众认识到,可以通过基因检测来预防遗传自家族、父母的“遗传性肿瘤”。
什么是遗传性肿瘤
“遗传性肿瘤”是“肿瘤”的一部分,占“肿瘤”的5%~10%,朱莉家族的乳腺癌基因是BRCA1属于“遗传性肿瘤”。最常见的遗传性乳腺癌易感基因就是BRCA1、BRCA2,此外还有PALB2、CHEK2、TP53、CHEK2、ATM等基因的变异也与增加乳腺癌风险相关。
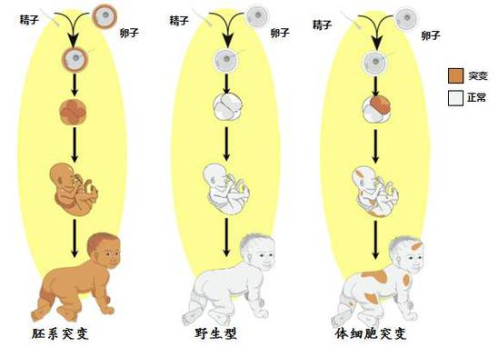
大部分的肿瘤形成的遗传变异是身体部分细胞发生基因突变的“体细胞基因突变”,小部分的肿瘤传承了父母一方或双方(精子/卵子)的肿瘤易感基因是“胚系基因突变”,“遗传性肿瘤”源于“胚系基因突变”,仅少数个体是新发突变不来自父母。但是,肿瘤是一类比较特殊的“多基因遗传病”,它的发生有一个显著的特征就是体细胞突变,无论来源于胚系的基因突变是不是存在,即便存在胚系来源的基因突变,后来的体细胞也会发生随机的基因突变,而且这些基因突变一直在细胞中不断累积和变化,不可逆也无法恢复。
因而,BRCA1这类遗传性肿瘤的基因,并不是导致肿瘤发生的唯一的变异基因,同时也要受到其他基因变异和环境的影响才会发病,突变的个体也不是百分之百的发病。BRCA1这类基因只是大大增加了罹患该肿瘤的可能性,所以称为“肿瘤易感基因”。
基因Panel
临床医生使用适当的家族风险评估工具对具有乳腺癌、卵巢癌、输卵管癌或腹膜癌个人史或家族史或具有与BRCA1/2 基因突变风险的女性进行评估。USPSTF评估的工具包括安大略家族史评估工具(Ontario Family History Assessment Tool)、曼彻斯特评分系统(Manchester Scoring System)、转诊筛查工具(Referral Screening Tool)、系谱评估工具(Pedigree Assessment Tool)、7个问题的家族史筛查工具(7-Question Family History Screening Tool)、国际乳腺癌干预研究工具(Tyrer-Cuzick)以及BRCAPRO等。这些工具可以用于评估携带有害BRCA1/2突变的风险。风险评估阳性的女性应接受遗传咨询,必要时进行基因检测。不建议对没有个人史或家族史或BRCA1/2突变风险的女性进行常规风险评估或基因检测【8】。
如果有乳腺癌或者其他癌症家族史,可以考虑做一个遗传性肿瘤易感基因的检测,比如乳腺癌基因包把目前已知相关基因打个包一起进行检测,可能会使用到一种或者多种检测技术。
我院医学遗传与产前诊断科目前开展的肿瘤基因panel有:遗传性乳腺癌和卵巢癌基因panel、遗传性子宫内膜癌基因panel、遗传性肿瘤基因panel、l。
做了基因检测以后
通过基因检测,我们可以把致病性/可能致病性变异找出来,当然也并不是所有的变异我们都能够检测得到,但至少我们能够检测到常见的,预计会带来严重后果的变异。检测出的变异携带者,有的可能会在未来发病,也有的终生不会发病,比如安吉莉拉.朱莉是乳腺癌易感基因BRCA1的携带者,虽然有非常高的患病风险,甚至有的病人一经发现便是癌症晚期,但是并不是所有BRCA1携带者都会发病。
对基因检测的结果,医生们会进行致病性评估,并向携带者提供相应的遗传咨询,在肿瘤等疾病尚未发生,或者刚刚发生的时候,在还没有发展到严重之前,通过现有的对该变异的致病性的认知,预判疾病的发生、发展、转归,可以精准地采取各种有效手段进行干预,也为携带者提供了拥有更多医疗选择的机会,在预防和延缓发病、减轻症状、改善预后、甚至根治疾病上助益匪浅。
遗传检测技术的发展运用在防病于未然,也为疾病预防和治疗带来了福音。此文写在8月25日全国预防疾病日,愿肿瘤这样的疾病离我们的生活越来越远。
【参考文献】
【1】Tung, N., et al., Estrogen receptor positive breast cancers in BRCA1 mutation carriers: clinical risk factors and pathologic features.Breast Cancer Res, 2010. 12(1): p. R12.
【2】Metcalfe, K., et al., Effect of Oophorectomy on Survival After Breast Cancer in BRCA1 and BRCA2 Mutation Carriers.JAMA Oncol, 2015. 1(3): p. 306-13.
【3】Thorat, M.A. and R. Balasubramanian, Breast cancer prevention in high-risk women.Best Pract Res Clin Obstet Gynaecol, 2020. 65: p. 18-31.
【4】Rebbeck, T.R., et al., Bilateral prophylactic mastectomy reduces breast cancer risk in BRCA1 and BRCA2 mutation carriers: the PROSE Study Group.J Clin Oncol, 2004. 22(6): p. 1055-62.
【5】Rebbeck, T.R., N.D. Kauff, and S.M. Domchek, me-x-ta-analysis of risk reduction estimates associated with risk-reducing salpingo-oophorectomy in BRCA1 or BRCA2 mutation carriers.J Natl Cancer Inst, 2009. 101(2): p. 80-7.
【6】Bougie, O. and J.I. Weberpals, Clinical Considerations of BRCA1- and BRCA2-Mutation Carriers: A Review.Int J Surg Oncol, 2011. 2011: p. 374012.
【7】Domchek, S.M., et al., Association of risk-reducing surgery in BRCA1 or BRCA2 mutation carriers with cancer risk and mortality.Jama, 2010. 304(9): p. 967-75.
【8】Owens, D.K., et al., Risk Assessment, Genetic Counseling, and Genetic Testing for BRCA-Related Cancer: US Preventive Services Task Force Recommendation Statement.Jama, 2019. 322(7): p. 652-665.


